di Gaetano Perricone

Ai tempi bui e incerti del Covid-19, dove si dice e si scrive tutto e il contrario di tutto non sempre con la necessaria competenza e chiarezza, questo lavoro di un gruppo di ricercatori dell’Università di Catania è senza ombra di dubbio un contributo di fondamentale importanza, probabilmente il più chiaro e completo finora in Italia a disposizione del pubblico.
Attraverso un metodo di indagine che si fonda sull’incrocio e l’aggregazione di dati ricavati da variabili e indicatori di rischio diversi e con una esposizione semplice e molto divulgativa, lo studio dal titolo originale A Novel Methodology for Epidemic Risk Assessment: the case of COVID-19 outbreak in Italy (Una nuova metodologia per la valutazione del rischio epidemico: il caso dell’epidemia di COVID-19 in Italia) offre una serie di risposte precise, motivate – aggiungo convincenti, ma è una valutazione personale – alla madre di tutte le domande per studiosi, medici, politici, cittadini: perché la pandemia provocata dal virus assassino ha colpito, in termini di vittime e di sofferenze, le regioni del Nord Italia molto di più del Sud ? Insieme al modello e alla metodologia di interpretazione, la ricerca nella parte finale offre anche ai “decisori politici” una proposta sul come uscire in modo ragionevole dal lockdown, tenendo nel giusto conto questa incidenza così diversa del virus in varie zone del Paese. In altre parole, da questo lavoro si comprende in modo molto chiaro perché è possibile che la Sicilia, continuando naturalmente con tutte le cautele a rispettare le regole di prudenza e distanziamento sociale, venga “riaperta” presto al suo interno, dopo la fine delle attuali restrizioni previsto dal Decreto del Presidente del Consiglio e in modo ancora più cogente dall’Ordinanza del Presidente della Regione, fissata per il 3 maggio prossimo. Con evidenti conseguenze positive per l’economia, ma anche sotto il profilo sociale e psicologico. “La situazione al centro-sud Italia è come quella della Germania… – ha scritto su Facebook il professore Andrea Rapisarda, componente del team – Bisogna differenziare le regole per uscire dal lockdown per aree geografiche, partendo prima dal centro sud, ovviamente per gradi, con le dovute cautele e all’inizio solo all’interno delle singole regioni”. Più chiaro di così …
La stampa si è già occupata in vari modi e a vari livelli di questa interessantissimi ricerca, che lunedì 13 aprile, giorno di Pasquetta, ha avuto un palcoscenico molto importante e prestigioso con un bellissimo servizio di Antonella Gurrieri su TGR Leonardo, il telegiornale della scienza e dell’ambiente su Rai 3. Il Vulcanico cercherà di illustrarla nel modo più ampio possibile, pubblicando integralmente alcuni stralci che riteniamo particolarmente significativi per la conoscenza e la comprensione da parte del pubblico.
Seguiremo lo schema proposto dalla ricerca, a partire dalla sintesi che ne rappresenta l’incipit. Ci dilungheremo, ma crediamo che ne valga assolutamente la pena. Se poi volete leggere il lavoro completo anche in inglese e visualizzare i tanti grafici importanti, la fonte ufficiale è https://sites.google.com/view/unict-covid19-group/.
Sintesi-Abstract
Proponiamo una nuova metodologia basata sui dati per valutare il rischio epidemico a priori di un’area geografica e per identificare le aree ad alto rischio all’interno di un paese. Il nostro indice di rischio è valutato in funzione di tre diversi componenti: il pericolo della malattia (hazard), l’esposizione dell’area (exposure) e la sua vulnerabilità (vulnerability). Come applicazione, discutiamo il caso dell’epidemia di COVID-19 in Italia.
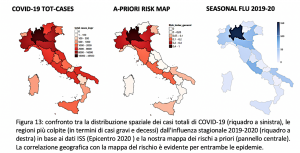
Caratterizziamo ciascuna delle venti regioni italiane utilizzando i dati storici disponibili su inquinamento atmosferico, mobilità, temperatura invernale, concentrazione abitativa, densità di assistenza sanitaria, dimensioni della popolazione ed età. Scopriamo che il rischio epidemico è più elevato in alcune regioni del Nord rispetto all‘Italia centrale e meridionale. Il nostro indice di rischio epidemico mostra forti correlazioni con i dati ufficiali disponibili sul numero di individui infetti, pazienti in terapia intensiva e pazienti deceduti e può spiegare perché regioni come la Lombardia, l’Emilia-Romagna, il Piemonte e il Veneto soffrono molto più degli altri del paese. Sebbene l’epidemia COVID-19 sia iniziata sia nel Nord (Lombardia e Veneto) che nell’Italia centrale (Lazio) quasi contemporaneamente, quando i primi infetti sono stati ufficialmente certificati all’inizio del 2020, la malattia si è diffusa più rapidamente e con conseguenze più gravi in regioni con rischio epidemico più elevato. La nostra proposta può essere estesa e testata su altri dati epidemici, come quelli sull’influenza stagionale. Discutiamo anche alcune implicazioni politiche direttamente connesse con la nostra metodologia, che risulta essere molto flessibile e può essere adottato per la valutazione del rischio in altri Paesi.
Dall’Introduzione
… Con l’avvento dei big data, dei potenti computer e dell’intelligenza artificiale, molti hanno iniziato a pensare che i modelli teorici non siano necessari e che le previsioni possano essere effettuate elaborando direttamente i dati esistenti. In diversi campi questo approccio ha dimostrato di essere efficace, ma la mera previsione sganciata dalla comprensione delle principali cause di un fenomeno è limitata e alquanto pericolosa. Molto spesso può emergere una correlazione spuria ed è difficile discriminare una vera causa da una pura coincidenza. In ogni caso, prevedere il futuro rimane sempre una grande sfida, specialmente quando il fenomeno che si sta osservando coinvolge persone che possono avere una reazione di feedback sulle quantità osservate che caratterizzano il fenomeno. Ciò è particolarmente vero nel caso delle epidemie, in particolare con l’epidemia COVID-19 che il mondo sta soffrendo in questo periodo.
COVID-19 (SARS-CoV-2) è un nuovo coronavirus inizialmente annunciato come agente causale di una polmonite di eziologia sconosciuta nella città di Wuhan, in Cina. Le sequenze del genoma sono correlate a una specie virale correlata alla sindrome respiratoria acuta grave (SARS). Queste specie virali comprendono anche alcuni virus rilevati nel pipistrello rinolofide in Europa e in Asia (Zhang 2019, Peiris 2003). Una proteina specifica (proteina S) della superficie del virus facilita l’ingresso virale nelle cellule bersaglio da parte del recettore dell’enzima di conversione dell’angiotensina (ACE2), ma i meccanismi di risposta immunologica all’infezione da virus sono incompleti (Hoffman et al. 2020).
La maggior parte delle infezioni da coronavirus sono lievi e autotrattate, pertanto stimare la diffusione delle segnalazioni dell’ospedale e del medico generico può essere fuorviante nelle prime fasi dell’evoluzione della malattia. Questo è il motivo per cui la maggior parte dei Paesi sta effettivamente contando i report e non quante persone hanno il virus. Tali report variano in base alla modalità di misurazione dei numeri, essendo il numero di test correlato al numero di pazienti sintomatici.
… a causa della complessità del processo di diffusione epidemica in un mondo globalizzato come quello attuale e delle limitazioni intrinseche dei dati ufficiali molti dei tentativi di prevedere il futuro sviluppo della pandemia, il suo picco e la sua fine hanno prodotto risultati poco soddisfacenti. A tal proposito, calza a pennello una famosa citazione attribuita a Niels Bohr, che ci avverte che “Le previsioni sono molto difficili, soprattutto se riguardano il futuro“. Ecco perché in questo articolo vorremmo presentare una prospettiva diversa al fine di comprendere e contenere la diffusione della pandemia COVID-19, ma anche di aiutare la pianificazione strategica per prevenire o contenere future epidemie.
L’epidemia COVID-19 è iniziata ufficialmente in Cina nel gennaio 2020, anche se il virus probabilmente era già in circolazione nel paese dalla fine di ottobre 2019 secondo un recente rapporto (Giovanetti et al. 2020). In Italia il primo paziente infetto è stato ufficialmente individuato nella notte del 20 febbraio a Codogno (Lombardia), ma un paio di turisti cinesi sono stati ricoverati in ospedale a Roma (Lazio) già alla fine di gennaio dopo il test di conferma dell’infezione. Quindi in Italia abbiamo avuto almeno due punti di partenza ufficiali dell’epidemia COVID-19: uno nel nord Italia e uno nella parte centrale (Giovanetti et al. 2020). Quest’ultimo è stato individuato anche 20 giorni prima, quindi la domanda è: perché l’epidemia si è diffusa così rapidamente nelle regioni settentrionali dell’Italia piuttosto che in quelle centrali?
La domanda è ancora irrisolta e molti pensano che sia stata semplicemente per caso. Tuttavia, ispirato a un recente position paper (Setti et al. 2020) sulla correlazione tra diffusione dell’epidemia e inquinamento atmosferico, riteniamo di poter fornire alcune ragioni plausibili per questa diversa diffusione e impatto dell’epidemia considerando diversi cofattori che differenziano le regioni d’Italia sotto vari aspetti. In questo articolo abbiamo proposto una nuova metodologia basata sul triangolo di Crichton (Crichton 1999, Kron 2002), per eseguire la valutazione del rischio epidemico delle varie regioni italiane in termini di inquinamento atmosferico, mobilità delle persone, media delle temperature invernali, concentrazione abitativa, addensamento delle strutture sanitarie, e frazione della popolazione in età avanzata.
Prima di introdurre la nostra nuova metodologia, vorremmo discutere i dati ufficiali rilasciati dalla Protezione Civile Italiana fino al 2 aprile 2020(GitHub 2020), ovvero il giorno in cui abbiamo interrotto la nostra analisi. Fino al 2 aprile il rapporto ufficiale affermava che in Italia c’erano 115252 casi totali di contagiati e 13915 persone decedute a causa del COVID-19. Tuttavia, diversi studi recenti hanno dimostrato che i dati ufficiali sottostimano il numero corretto di persone infette. Nel rif. (Pinotti et al. 2020) è stato dimostrato che almeno il 60% delle persone infette non mostra quasi alcun sintomo e quindi questo tipo di infezione non viene solitamente individuato. In effetti, le strategie di sperimentazione adottate in Italia hanno generalmente consistito nel testare solo le persone che manifestano sintomi gravi e in particolare le persone di età superiore ai 65 anni. Per questo motivo i dati giornalieri segnalati ufficialmente dipendono in larga scala dal numero di test effettuati sulla popolazione e si traducono in un campione parziale nei pazienti anziani.
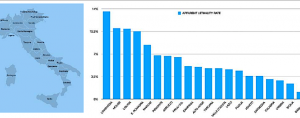
È interessante notare che la letalità sembra variare molto anche da una regione italiana all’altra … Più in dettaglio, secondo i dati ufficiali italiani COVID-19, al momento abbiamo un tasso di mortalità apparente intorno al 13,6% in Lombardia e intorno al 2,4%, cioè quasi sei volte meno, in Sicilia.
Sulla base di questi dati, è possibile effettuare una stima più realistica del numero effettivo di persone contagiate in Italia, che secondo il rapporto ISPI dovrebbe essere circa dieci volte quello riportato dai dati ufficiali.
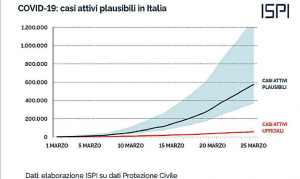
A fronte di stime così incerte, al fine di avere un indicatore più affidabile dei danni attribuibili a SARS-CoV-2, è conveniente guardare alla mortalità totale media registrata nelle varie regioni. In un recente rapporto del Ministero della Salute italiano (MS 2020), l’eccesso di decessi giornalieri registrati (di ogni tipo) osservato negli ultimi mesi è stato confrontato con il numero medio giornaliero calcolato, durante lo stesso periodo, negli anni precedenti. Il rapporto mostra un eccesso di decessi nelle ultime settimane (oltre un sigma) che in alcuni casi è addirittura 4 volte superiore ai dati ufficiali COVID-19. Ciò può essere spiegato con il fatto che molti anziani, specialmente nel nord Italia, muoiono nelle loro case o nei loro ospizi senza la possibilità di essere ricoverati e sottoposti a test.
… Riassumendo, possiamo concludere che, in generale, i dati ufficiali italiani sul nostro scoppio COVID-19 che sono attualmente disponibili sottovalutano pesantemente quelli corretti, ma non sappiamo quanto lo facciano e quanto siano condizionati dai pazienti (più anziani) che presentano sintomi più gravi.
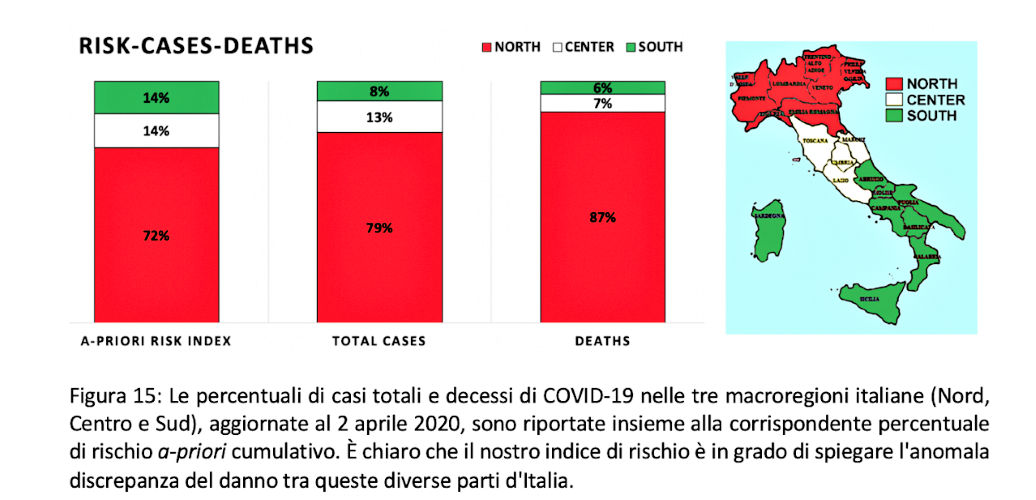
… L’unica cosa che emerge chiaramente senza alcun dubbio è che l’impatto dell’epidemia nelle regioni settentrionali dell’Italia è sicuramente molto più drammatico rispetto al resto del nazione. Questo è certamente strano se si considera che, come già chiarito nell’introduzione, in Italia abbiamo avuto almeno due punti di partenza ufficiali dell’epidemia COVID-19, uno nella parte centrale (alla fine di gennaio) e uno nella parte settentrionale (alla fine di febbraio) (Giovanetti et al. 2020), con diverse ondate di centinaia di migliaia di persone che hanno lasciato le aree settentrionali per tornare alle regioni in arrivo originarie delle aree centrali e meridionali prima del blocco del paese a marzo 9 (Pepe 2020). Pertanto, con altissima probabilità, il contagio ha abbastanza tempo per diffondersi in modo quasi omogeneo in tutte le regioni, già prima di qualsiasi restrizione di mobilità. Tuttavia, sembra che, per qualche motivo, gli effetti dell’epidemia – sia in termini di casi totali che di decessi – siano stati amplificati in un numero limitato di regioni. Riteniamo che, se si mantiene un approccio aggregato a livello di gruppi di regioni, nonostante le limitazioni e la sottovalutazione sottolineate sopra, i dati ufficiali COVID-19 contengono ancora informazioni utili per spiegare questa anomalia.
Dalla Sezione 3: quadro di valutazione dei rischi
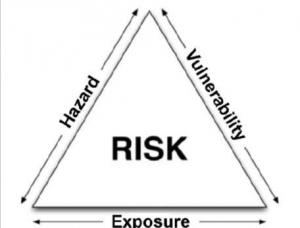
La teoria della valutazione del rischio convenzionale si basa sul “Triangolo del rischio di Crichton” (Crichton 1999, Kron 2002) (Fig. 6). Il rischio è valutato in funzione di Hazard (pericolo), Exposition (esposizione) e Vulnerability (vulnerabilità). Tutte e tre le variabili devono coesistere nello stesso posto per valutare la presenza di un rischio. L’hazard è legato alla potenzialità di un evento di causare danni (ad es. terremoti, alluvioni, epidemie), l’exposition è una misura delle risorse esposte al potenziale danno (ad es. edifici, infrastrutture, persone), la vulnerability è l’attitudine ad essere danneggiati una volta esposti all’evento dannoso (ad es. caratteristiche dell’edificio, sistemi di drenaggio, età). Hazard ed exposition condividono la stessa localizzazione geografica.
Ai fini del presente studio, l’hazard è legato alla probabilità che un virus possa potenzialmente diffondersi tra la popolazione di un determinato distretto territoriale. Prenderemo in considerazione le 20 regioni d’Italia. Non terremo conto della fase transitoria durante la quale il virus si diffonde, dalla sua scintilla iniziale, nell’intero territorio italiano, pertanto il livello iniziale di diffusione del virus sarà ritenuto abbastanza omogeneo in tutte le regioni. Supporremo però che il suo potenziale di essere trasmesso tra le persone che vivono nella stessa area, ovvero l’estensione dell’infezione, sia stato aumentato in alcune regioni a causa di una serie di fattori legati alle caratteristiche spaziali e socioeconomiche delle persone che vivono in quelle regioni. Con queste premesse l’hazard verrà interpretato, in questo lavoro, come una misura quantitativa della diffusione dell’infezione, mentre l’esposizione sostanzialmente coinciderà con la numerosità della popolazione di ciascuna regione, che rappresenta la quantità di persone che potrebbero essere potenzialmente contagiate dall’infezione.
La terza componente del rischio epidemico, la vulnerabilità, rappresenta l’attitudine di una persona infetta di ammalarsi o morire; è una sorta di relazione tra lo stimolo (l’infezione) e il conseguente danno alla salute; può essere vista come una probabilità di ammalarsi dopo un’infezione o il grado di danno quando la persona è esposta al pericolo.È fortemente correlato all’età e alle condizioni di salute iniziali prima dell’infezione. La vulnerabilità può essere combinata con l’esposizione, per ottenere una misura del danno assoluto, ovvero il numero di persone in una determinata regione che si ammalano per patologie legate al virus, che saranno chiamate consequences (conseguenze).
Come vedremo in dettaglio nella sezione successiva, le tre componenti del rischio possono essere valutate quantitativamente, per ciascuna regione, utilizzando una combinazione appropriata di più variabili o indicatori di rischio. Di seguito, presentiamo questi indicatori che spiegano la logica alla loro scelta, che si basa sulla letteratura sulle epidemie generiche o sulle caratteristiche recentemente confermate dell’epidemia COVID-19. Naturalmente molti altri possibili indicatori sarebbero potuti essere selezionati, ma al momento abbiamo deciso di limitare la nostra analisi a quelli che riteniamo più rilevanti.
HAZARD
Indice di mobilità (mobility index)
I dati sul pendolarismo sono spesso usati per correlare la mobilità della popolazione e la diffusione di un’infezione (Charaudeau et al. 2014). Secondo i dati disponibili, l’84,50% della popolazione italiana nella fascia di età 14-80 anni, effettua almeno un viaggio per giorno feriale tipico, il numero medio di viaggi al giorno è di 2,5, la distanza media percorsa è di 28,5 km al giorno, mentre la distribuzione della distanza per ogni viaggio è del 28% inferiore ai 10 km, del 38% nell’intervallo 10-50 km e del 34% su 50 km (ISFORT 2019). Supponendo che il tasso di viaggio sia costante in tutta Italia, consideriamo un “indice di mobilità” come il rapporto tra la somma dei flussi di pendolarismo (in entrata e in uscita) per comune e la popolazione impiegata nel comune (l’indice di mobilità per ogni regione è la media del valori di tutti i suoi comuni).
Concentrazione abitativa (housing concentration)
L’urbanizzazione influenza sempre più le caratteristiche epidemiologiche delle malattie infettive (Alirool et al. 2011, Stier et al. 2020). La stretta vicinanza delle persone nella loro mobilità a corto raggio e l’atteggiamento di utilizzare i mezzi pubblici affollati è amplificato in città compatte e dense. Abbiamo incluso la concentrazione abitativa come variabile per cogliere tali circostanze, misurata come rapporto tra il numero totale di case e il numero di case classificate come “case unifamiliari”.
Densità sanitaria (healthcare density)
Studi recenti hanno dimostrato che non tutti gli individui infetti all’interno di una popolazione hanno pari possibilità di trasmettere l’infezione ad altri. Alcuni individui infettano in modo sproporzionato più contatti secondari, rispetto alla maggior parte degli altri (Stein 2011).Ritardati ricoveri ospedalieri, diagnosi errate, sistemi di condizionamento dell’aria inadatti, mancanza di segregazione dei pazienti infetti e trasferimenti inter-ospedalieri, potrebbero contribuire a ciò che viene comunemente chiamato evento di super-diffusione.
Misuriamo la potenziale occorrenza di questi eventi nella diffusione dell’infezione includendo una variabile descrittiva per ciascuna regione della Densità Sanitaria come il numero di letti ospedalieri per abitante.
EXPOSURE
Misuriamo l’esposizione in base alla presenza di persone che potrebbero essere colpite dall’infezione. Poiché chiunque sia infetto potrebbe ammalarsi, utilizziamo la popolazione totale di ogni regione.
Guardando alla Fig. 8, vale la pena notare la distribuzione irregolare della popolazione tra le regioni e le diverse aree geografiche. Circa il 43% della popolazione è concentrata nelle cinque regioni del Nord Italia (Valle d’Aosta, Piemonte, Lombardia, Veneto, Friuli, Trentino) e una su sei in Lombardia, nell’Italia meridionale la popolazione è prevalentemente concentrata lungo le zone costiere.
VULNERABILITY
Inquinamento (air pollution)
L’inquinamento atmosferico è costituito da molti inquinanti, tra l’altro il particolato. Nel 2017 la concentrazione di particolato (PM) al di sopra dei limiti giornalieri dell’UE è stata registrata dl 22% delle stazioni segnalanti in 17 dei 28 Stati membri dell’UE (www.eea.europa.eu). Situazioni simili riguardano altri inquinanti atmosferici come l’ozono, il biossido di azoto e molti altri, tutti a impatto sulla salute umana, in particolare il gruppo socio-economico inferiore, i bambini, gli anziani e quelli con preesistenti cattive condizioni di salute. Il materiale particellare è in grado di penetrare in profondità nel tratto respiratorio e aumentare il rischio di malattie respiratorie. Secondo l’Agenzia europea dell’ambiente (relazione SEE n. 10/2019), la concentrazione di PM nel 2016 è stata responsabile di circa 374.000 decessi prematuri nell’UE-28, 68.000 per esposizione a NO2 e 14.000 a O3.
Era già noto che le persone con patologie polmonari e cardiache croniche causate o peggiorate dall’esposizione a lungo termine all’inquinamento atmosferico sono meno in grado di combattere le infezioni polmonari e hanno maggiori probabilità di morire (Cui et al. 2003). Inoltre, diversi studi molto recenti stanno correlando direttamente la popolazione esposta all’inquinamento da particolato col contagio da COVID-19 ed il conseguente danno per la salute (Setti et al. 2020; Pansini e Fornacca 2020; Wu et al. 2020. ). Sulla base di queste premesse, abbiamo deciso di includere la concentrazione di PM10 come fattore della componente di vulnerabilità del rischio.
Temperatura (temperature)
Vale la pena indagare sulla possibilità che il clima abbia un ruolo nella diffusione del 2019-nCoV (Bukhari e Jameel 2020), poiché la questione è ancora controversa.
Una ricerca sul SARS Coronavirus nel 2011 (Chan et al. 2011) riporta che l’ambiente a bassa temperatura e bassa umidità può facilitare la trasmissione del virus nell’area subtropicale durante la primavera e in ambienti climatizzati. È anche comunemente accettato che il freddo abbatta le barriere di difesa delle vie respiratorie, mentre la distanza sociale è ridotta dalla piena condivisione di ambienti chiusi (Chowel et al. 2012).
In generale, quando la temperatura media scende di 1 ° C, il rischio stimato per le infezioni del tratto respiratorio inferiore è del 2,1% (OR 1,08, IC 95% 1,0; 1,04, p = 0,038) (Makinen T.M. et al. 2009). L’Italia sperimenta una grande differenza di zone climatiche con temperature molto più basse nelle regioni settentrionali rispetto a quelle meridionali; pertanto abbiamo deciso di includere la temperatura media invernale (da dicembre 2016 ad aprile 2017) in ciascuna regione come fattore che potrebbe potenzialmente migliorare la vulnerabilità individuale. La fonte dei dati è il Ministero dell’Agricoltura italiano (https://www.politicheagricole.it/).
Popolazione over-60 (age of population)
La maggior parte delle fonti di dati ufficiali riporta impatti più gravi di 2019-nCoV sugli anziani, probabilmente sia per una debolezza intrinseca del loro sistema immunitario sia per la coesistenza di altre patologie croniche. Usiamo il rapporto tra la popolazione di oltre 60 anni e la popolazione totale per tener conto di questo fattore di vulnerabilità.
Dalla Sezione 5, Implicazioni di politica economica (abbiamo tralasciato la Sezione 4 del lavoro, non meno interessante ma molto tecnica, con l’analisi matematica e statistica dei dati e dei risultati)
Se si scompone il rischio in due componenti, una legata alle cause del danno potenziale (legata all’Hazard, cioè alla diffusione dell’infezione) e una alla incidenza in termini di danno personale (legata alle Conseguenze), si potrebbe ottenere un ventaglio di possibili strategie di intervento utili a fronteggiare la sfida epidemica. La prima si incentra sulla riduzione delle cause, ovvero la prevenzione della diffusione dell’infezione; la seconda sul controllo degli effetti, ovvero la protezione delle persone. In pratica, dovrebbe essere realizzato un mix ottimale di strategie, con l’obiettivo di massimizzare il risultato (in termini di riduzione delle conseguenze) con il minor costo sociale ed economico.
In questo contesto, è evidente che incrementare la capacità del sistema sanitario appare come la più importante delle azioni: fondamentalmente, è proprio la insufficiente capacità di carico che rende “emergenza” un’emergenza. Ciò è coerente con ciò che la Lombardia ha sperimentato in questi giorni. A parte i fattori sopra identificati come moltiplicatori della diffusione dell’infezione, la crisi epidemica della Lombardia sembra essere essenzialmente una rottura da sovraccarico del suo sistema sanitario: insolito alto tasso di domanda di ricoveri ospedalieri, lunghi periodi di terapia intensiva richiesta dall’aggressività del virus, insufficiente la capacità di assistenza ospedaliera (attrezzature diagnostiche, personale, spazi, ecc.). Tutto ciò ha portato alla formazione di una “lunga coda” di malati, che ha esacerbato le conseguenze negative sia per la mancanza di assistenza medica sia per la probabilità di una maggiore diffusione dell’infezione.
Suggerimenti di Policy
Come detto sopra, il problema politico di un’epidemia può ragionevolmente essere definito in un ambito limitato, sostanzialmente coincidente con una variabile target unica, ovvero, la risoluzione della diffusione del contagio, in modo tale che i problemi di salute personale e i decessi siano sotto controllo. Un obiettivo così essenziale può essere perseguito, in linea di principio, mediante strumenti applicati sia al lato dell’offerta che a quello della domanda.
Nonostante possa sembrare strano, è utile considerare i pazienti (persone infette) come il lato della domanda in cerca di servizi sanitari e il sistema sanitario come produttore che fornisce tali servizi. Una distinzione di base può essere fatta in base alla tipologia di intervento: le politiche sul lato della domanda sono azioni dedicate a ridurre il numero di nuove persone infette; le politiche dal lato dell’offerta sono invece volte ad aumentare la capacità di gestione del sistema.
Esempi di politiche dal lato della domanda sono: restrizioni alla circolazione delle persone, in generale e anche per ragioni produttive; attività diagnostiche abbinate a regolamenti di quarantena dedicati; prescrizioni di efficaci regole di comportamento che riducano il contagio; ecc.
Esempi di politiche dal lato dell’offerta sono invece: spese del personale per aumentare la quantità pro capite di letti ospedalieri; commutazione dell’assortimento del rapporto tra letti di terapia intensiva rispetto a quelli totali; incrementi del personale dedicato al sistema sanitario; protocolli di assistenza medica interni (eventualmente associati alla distribuzione di farmaci sperimentali); ecc.
Gli effetti degli interventi sul lato della domanda sono in grado di spostare il sistema su una curva del profilo di rischio inferiore, mentre gli effetti delle politiche sul lato dell’offerta sono di spostare il vincolo verso l’alto (e / o cambiare la sua pendenza). Entrambe le strategie mirano a migliorare la capacità del sistema di gestire le esigenze dei cittadini infetti.
È difficile trovare prova universale che un aumento delle spese possa essere più o meno efficace di una modifica delle abitudini sociali. Solo questo, da solo, potrebbe richiedere un dibattito politico molto ampio. Pur mantenendo una semplicità di base, il nostro modello ha il vantaggio di fornire una visione intuitiva di problemi politici realmente complessi derivanti da un’emergenza epidemica.
Dalla Sezione 6: considerazioni conclusive
In questo studio abbiamo dimostrato che un’analisi data-driven (guidata dai dati) del rischio epidemico eseguita sulle varie regioni italiane e basata su una combinazione adeguata di una serie di indicatori plausibili, fornisce una possibile spiegazione, in termini di diversa esposizione al rischio a-priori, della distribuzione altamente asimmetrica dei danni (in termini di casi gravi e decessi) causati dall’epidemia COVID-19, che- alla data del 2 aprile 2020 – sono in gran parte concentrati soprattutto nelle regioni del nord Italia, risultando invece relativamente più blandi nelle regioni del centro e del sud.
Sebbene i primi casi ufficiali di COVID-19 fossero già stati registrati alla fine di gennaio 2020 nel Lazio, vale a dire in una zona molto centrale e altamente connessa (in termini di mobilità) del paese, e più tardi, alla fine di febbraio, in Lombardia e Veneto, e considerando anche le varie ondate di centinaia di migliaia di persone che si sono spostate dalle regioni settentrionali a quelle centrali e meridionali anche prima del completo blocco governativo del paese il 9 marzo, è ragionevole presumere (almeno molto più di quanto ci dicono i dati ufficiali) che il virus avrebbe dovuto avere abbastanza tempo per diffondersi in modo quasi omogeneo in tutte le regioni italiane
D’altro canto, in termini di effetti, l’epidemia non ha avuto un impatto omogeneo nel Paese. I dati sulla mortalità registrati alla fine di marzo 2020 mostrano un picco anomalo di decessi – probabilmente a causa della presenza di coronavirus – solo al nord ma non nel centro e nel sud del paese. Inoltre, i danni da epidemia di COVID-19 sono osservati principalmente nelle stesse regioni che hanno visto il maggior numero di pazienti ospedalizzati e deceduti anche per l’epidemia di influenza stagionale 2019-2020, che ha avuto il suo picco alla fine di gennaio 2020. La nostra analisi mostra che non è una coincidenza, dal momento che queste regioni (prima fra tutte la Lombardia, poi il Veneto, il Piemonte e l’Emilia Romagna) risultano essere ai primi posti della classifica di rischio a-priori, calcolata attraverso la combinazione di tre componenti principali (hazard, esposizione e vulnerabilità) direttamente o indirettamente correlate con una maggiore probabilità che un virus si diffonda e abbia un impatto drammatico in termini di casi gravi e deceduti.
Riteniamo che, da un lato, la metodologia proposta potrebbe essere ulteriormente migliorata con dati reali più affidabili sull’epidemia attuale. A questo proposito, sarebbe fondamentale testare periodicamente campioni casuali della popolazione al fine di stimare la diffusione in tempo reale dell’epidemia e verificare in modo affidabile i suoi tassi di mortalità. D’altra parte, la nostra analisi potrebbe anche essere molto utile per affrontare strategie politiche a-priori o a-posteriori per prevenire o controllare una possibile epidemia futura e può essere facilmente adattabile a qualsiasi zona geografica e su qualsiasi scala (regionale, nazionale, internazionale).
Infine, la nostra analisi potrebbe anche essere molto utile nella fase attuale, in cui i politici stanno considerando possibili strategie per uscire dalla fase di lock-down, poiché sembra suggerire che una buona soluzione per riaprire gradualmente il paese potrebbe essere quella di tenere conto della differenza tra le regioni nella gerarchia di livello di rischio.







Commenti recenti